Seismokardiographie für die Primärversorgung (Pocket-Guide)
Autor: Michal Barodkin
Ein praktischer visueller Leitfaden zu SCG-Wellenformen und was sie bedeuten könnten
Was die SCG misst
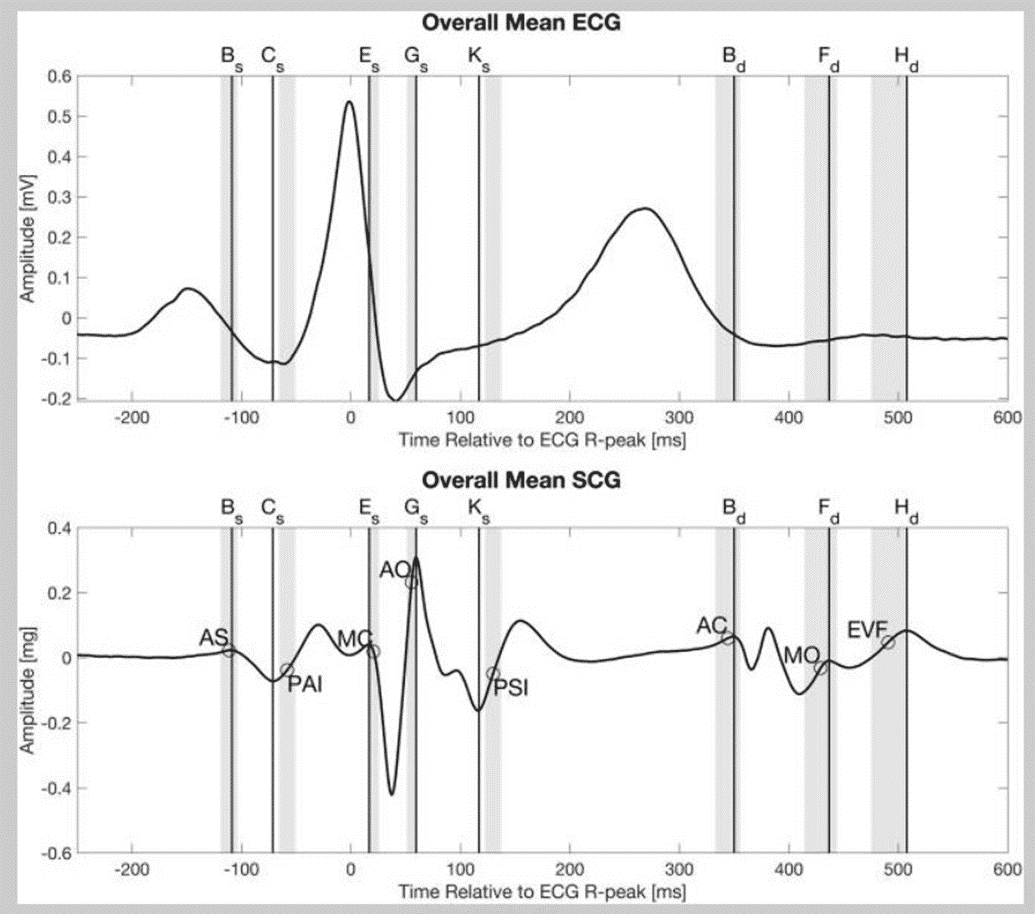
- Die SCG ist ein Brustvibrationssignal der Herzmechanik, das von einem Beschleunigungssensor aufgezeichnet wird.
- In Routineaufzeichnungen sehen Sie normalerweise zwei dominante systolische Orientierungspunkte:
- AO – Öffnung der Aortenklappe, der Hauptauswurf-„Schlag“.
- AC – Verschluss der Aortenklappe, der zweite markante Peak.
- Das Timing folgt dem EKG-Rhythmus: Mechanische Ereignisse folgen der elektrischen R-Welle mit einer kurzen elektromechanischen Verzögerung. Sie lesen ein SCG genauso wie einen Pulsstreifen: Frequenz, Regelmäßigkeit und Schlag-zu-Schlag-Stärke.
Grundlagen der Erfassung, auf die es ankommt
- Telefon oder Sensor mit festem Kontakt auf der Brust. Zwei nützliche Stellen: mittleres Brustbein oder linke untere Rippen in der Nähe der Herzspitze.
- 60–120 s Aufzeichnung, minimale Bewegung, normale Atmung. Husten, Seufzer oder Haltungsänderungen notieren.
Wie man ein SCG schnell liest
- Frequenz und Regelmäßigkeit – sind die Intervalle gleichmäßig oder nicht.
- Amplitude – bleibt die AO-Höhe stabil oder alterniert sie.
- AO-AC-Timing – ist das systolische Intervall stabil oder driftet es.
- Pausen – jede lange Lücke und was danach passiert.
Visuelle Muster, denen Sie vertrauen können
Nachfolgend sind verwandte Muster gruppiert. Für jede Gruppe: was Sie sehen, wie man Doppelgänger unterscheidet und was es bedeuten könnte. Dies ist Mustererkennung, keine Diagnose.
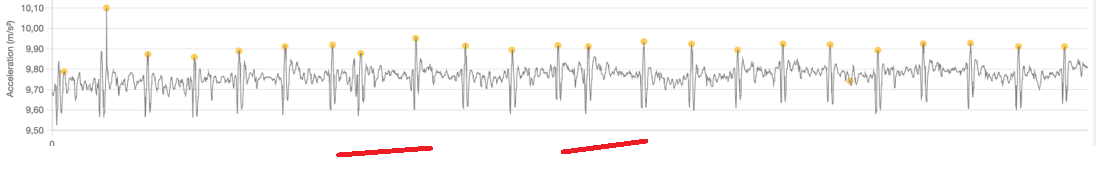
Gruppe 1 – Frühe Schläge und Pausen
SVES vs. VES auf einen Blick
- Gemeinsamer visueller Kern – ein früher Schlag mit kleinerem AO als die Nachbarn.
- SVES-Hinweis – die folgende Pause ist kürzer als eine volle kompensatorische Pause. Der Rhythmus fühlt sich „angestoßen“ an und springt dann zurück.
- VES-Hinweise
- Schlag kann kleiner ODER paradoxerweise größer/deformiert im Vergleich zu Nachbarn sein.
- Kompensatorische Pause länger – sieht oft so aus, als würde ein ganzer Zyklus fehlen.
- Das nächste AO ist größer (postextrasystolische Potenzierung).
- Patient beschreibt oft: „Schlag → Pause → starker Schlag“.

Klinische Idee – SVES ist supraventrikulär, VES ist ventrikulär. Diese Unterscheidung ist nützlich für die Triage, aber das EKG entscheidet. Erfahren Sie mehr über .
Postextrasystolische Potenzierung
- Was Sie sehen – nach einer längeren Pause ist das nächste AO deutlich höher.
- Bedeutung – mehr Füllung, stärkerer Schlag. Häufig nach einer VES. Keine eigenständige Diagnose, bestätigt aber, dass die Pause echt war.
Sinuspause / SA-Block
- Was Sie sehen – eine einzelne lange flache Lücke ohne SCG-Peaks, dann wird der alte Rhythmus in der gleichen Frequenz fortgesetzt.
- Unterscheidung zum AV-Block – beim AV-Block sehen Sie möglicherweise periodisch ausgefallene mechanische Schläge, die ein sich wiederholendes Gruppenmuster bilden. Eine einzelne lange Lücke, die sauber zurückgesetzt wird, deutet auf eine Sinuspause hin.
- Bedeutung – ausgebliebener Sinusimpuls oder Exit-Block. Dauer und Symptome notieren.
Gruppe 2 – Alternierende starke und schwache Schläge
Bigeminie / Trigeminie vs. Pulsus alternans
- Bigeminie – strenger Wechsel stark–schwach–stark–schwach mit regelmäßigem Timing. Oft ist der schwache Schlag eine Extrasystole mit kürzerem Kopplungsintervall. Kann als 2 normale + 1 schwacher (Trigeminie) auftreten.
- Pulsus alternans – Wechsel der AO-Höhe bei gleichmäßiger Frequenz ohne offensichtliche vorzeitige Kopplung. Sieht aus wie stark–schwach–stark–schwach mit gleichen Abständen.
- Schnelle Unterscheidung
- Wenn jeder schwache Schlag verfrüht ist und eine längere Pause folgt → an Bigeminie denken.
- Wenn das Timing gleichmäßig bleibt und nur die Amplitude alterniert → an Pulsus alternans denken.
- Bedeutung
- Bigeminie – Ektopie in einem regelmäßigen Muster.
- Pulsus alternans – reduzierte kontraktile Reserve, Kontext einer LV-Dysfunktion in Betracht ziehen.
Gruppe 3 – Regelmäßige schnelle Sequenzen
Sinustachykardie vs. kurze monomorphe SVT (PSVT)
- Gemeinsamkeit – ein Block aus dicht gepackten Schlägen ähnlicher Amplitude.
- Sinustachykardie – allmähliche Beschleunigung und Verlangsamung, Amplitude folgt der Physiologie. Meist kontextbedingt (Stress, Anstrengung, Fieber).
- PSVT – abrupter Beginn und abruptes Ende, die Frequenz ist sehr regelmäßig und oft schneller als der typische Sinusrhythmus. Erscheint als kompakter Ausbruch, dann saubere Rückkehr zur Baseline.
- Bedeutung – Sinus ist die erwartete Reaktion, PSVT ist ein Paroxysmus, der dokumentiert und mit Symptomen korreliert werden sollte.
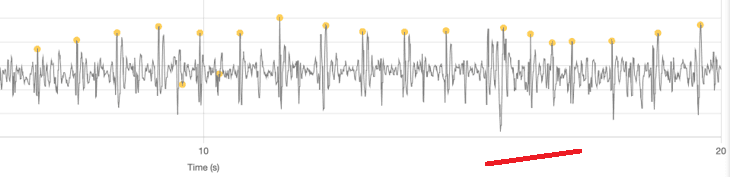
Gruppe 4 – Irreguläre Rhythmen
Vorhofflimmern (VHF)
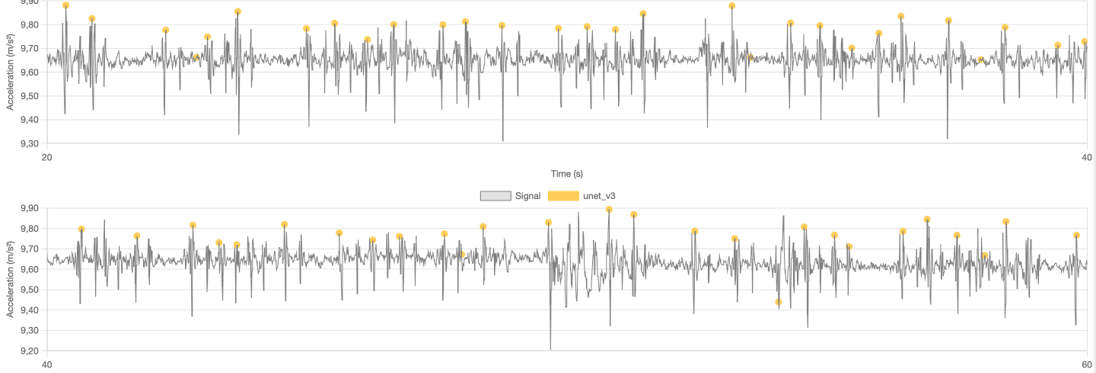
- Was Sie sehen – absolut unregelmäßige Intervalle und variable AO-Höhen von Schlag zu Schlag. Kein sich wiederholender Takt.
- Unterscheidung von Artefakten – VHF behält trotz Variabilität einen Pulstakt bei. Bewegungsartefakte erzeugen nicht-kardiale Ausschläge und rhythmusfremde Abschnitte.
- Bedeutung – VHF-Muster im SCG ist ein Warnsignal für eine EKG-Bestätigung und Risikobewertung.
Gruppe 5 – AV-Leitungsphänomene
Wenckebach (Mobitz I) vs. Mobitz II vs. AV-Dissoziation
- Wenckebach (Mobitz I)
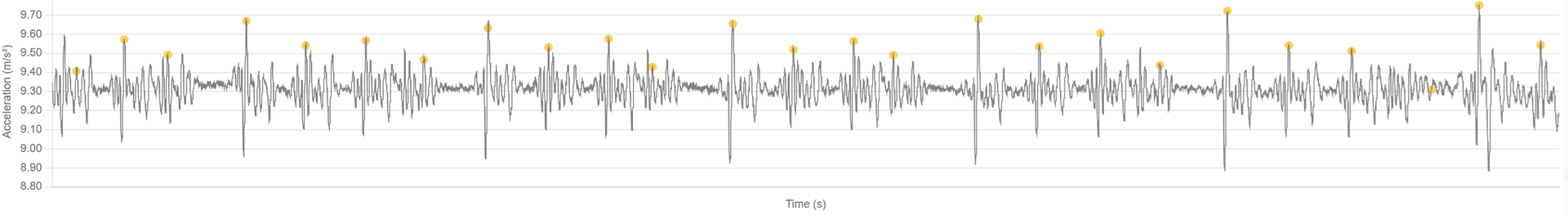
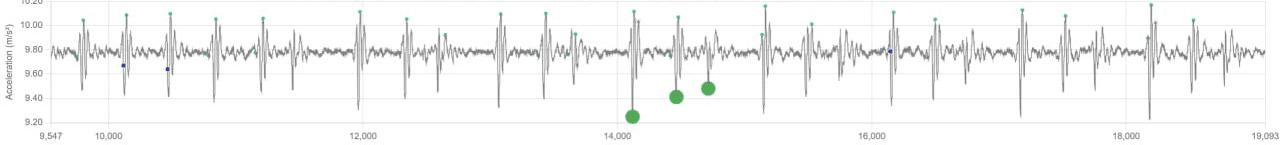
- Was Sie sehen – ein Gruppenmuster: Zyklen, in denen das AO-AC-Timing oder die Schlagabstände driften, was in einem ausgefallenen mechanischen Schlag gipfelt, dann wiederholt sich die Gruppe.
- Bedeutung – progressive Leitungsverzögerung mit periodisch nicht geleitetem Schlag.
- Mobitz II
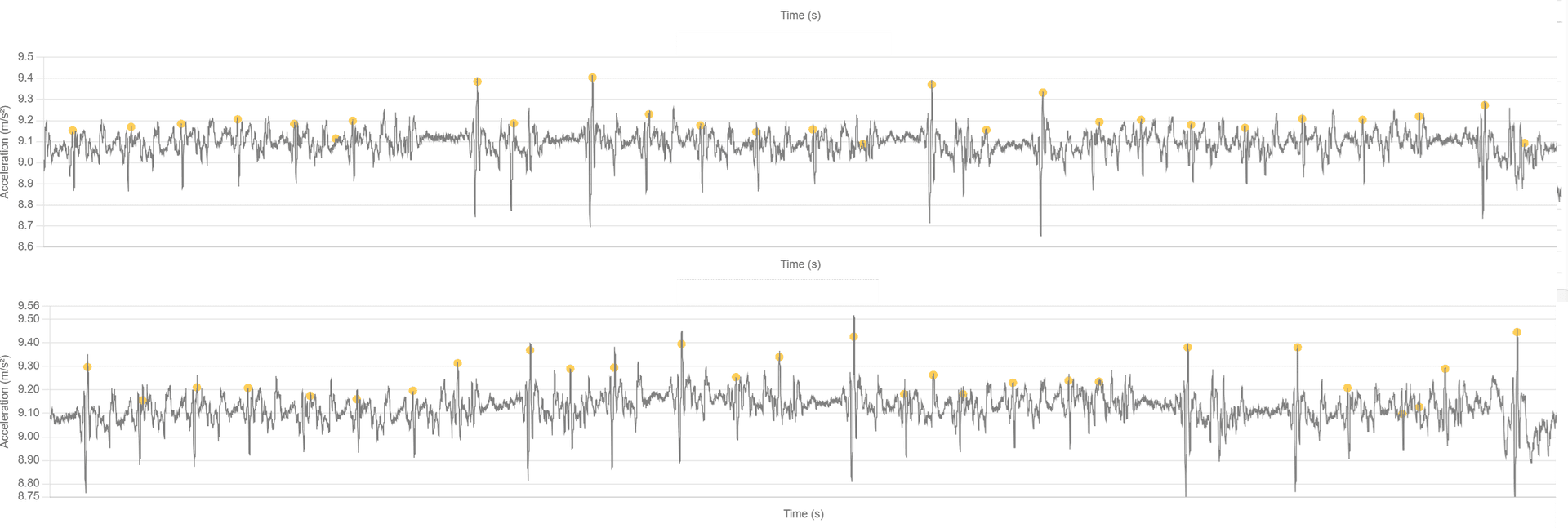
- Was Sie sehen – meist stabiles Timing mit intermittierenden ausgefallenen Schlägen ohne vorherigen Drift. Beispiel 2:1 oder 3:1 mechanisches Muster.
- Bedeutung – höhergradiger Block. Warnsignal für Eskalation.
- AV-Dissoziation
- Was Sie sehen – die AO-AC-Beziehung ist instabil. Das systolische Intervall wandert, AC kann „fehl am Platz“ erscheinen, und große Schläge können zu unüblichen Zeiten auftreten, da Vorhöfe und Kammern unabhängig voneinander schlagen.
- Bedeutung – kompletter AV-Block oder ventrikulärer Rhythmus. Dringende EKG-Korrelation.
Gruppe 6 – Sinusbradykardie mit periodischen Pausen
- Was Sie sehen – langsame, regelmäßige Sequenz mit gelegentlichen längeren Lücken, AO-Höhe ansonsten stabil.
- Bedeutung – oft physiologisch im Schlaf oder bei trainierten Personen. Kontext und Symptome entscheiden, ob dies harmlos ist oder ein EKG erfordert.
Gruppe 7 – Respiratorische Modulation
- Physiologische respiratorische Sinusarrhythmie
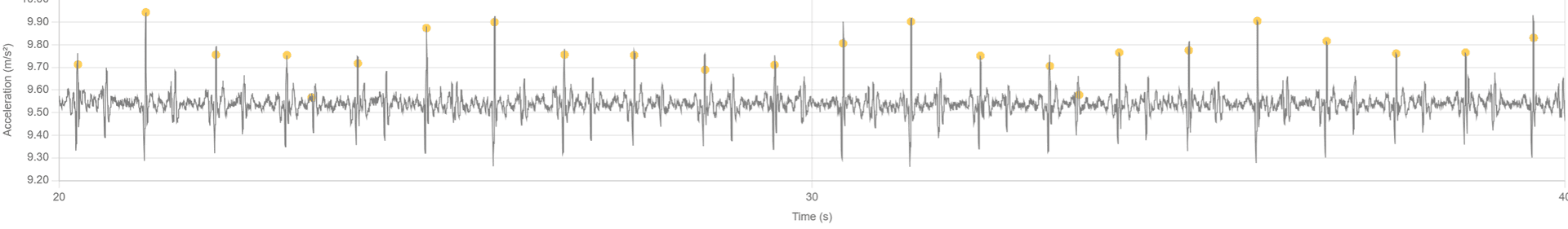
- Was Sie sehen – zyklische kleine Änderungen der Intervalle und der AO-Höhe in Phase mit der Atmung.
- Möglicher Pulsus paradoxus
- Was Sie sehen – konsistente AO-Reduktion bei der Einatmung, die größer als üblich ist und sich bei jedem Atemzug wiederholt.
- Vorsicht – starke respiratorische Effekte sind ein Hinweis, keine Diagnose. Bei Bedenken mit klinischem Bild und Blutdruck korrelieren.
Fallstricke, die sich als Pathologie tarnen
- Bewegung und Körperhaltung – Drehen des Oberkörpers, Sprechen, Husten, Lachen. Diese verursachen nicht-kardiale Wackler. Echte Schläge behalten einen kohärenten Takt bei.
- Kontakt und Druck – ein lockerer Sensor oder wechselnder Handdruck flacht AO über mehrere Sekunden hinweg zufällig ab. Echter Alternans behält ein Schlag-zu-Schlag-Muster bei.
- Anhalten des Atems und Seufzer – ein großer Seufzer kann wie eine Pause plus verstärkter nächster Schlag aussehen. Auf gleichzeitigen respiratorischen Ausschlag prüfen.
- Ausrichtung – die SCG-Amplitude kann je nach Winkel variieren. Frequenz und das Vorhandensein oder Fehlen eines Schlages sind zuverlässiger als die rohe Höhe.
Minimaler Workflow, dem auch Nicht-Kardiologen folgen können
- 60–120 s scannen mit gutem Kontakt und ruhiger Atmung.
- Den Takt markieren – regelmäßig, gruppiert, absolut unregelmäßig oder schnelle Ausbrüche.
- AO-Höhendynamik untersuchen – stabil, alternierend, intermittierend schwach, nach Pausen verstärkt.
- Diesem Leitfaden zuordnen und eine einfache Hypothese schreiben:
- Früher kleiner Schlag + lange Pause + großer nächster Schlag → wahrscheinlich VES mit kompensatorischer Pause und postextrasystolischer Potenzierung.
- Strenger Wechsel bei gleichmäßigem Timing → wahrscheinlich Pulsus alternans.
- Gruppenmuster, das mit einem fehlenden Schlag endet → wahrscheinlich Wenckebach.
- Absolut unregelmäßige Intervalle mit variablen Höhen → wahrscheinlich VHF.
- Abrupter schneller Ausbruch → wahrscheinlich PSVT-Sequenz.
- Einzelne lange Lücke mit sauberer Fortsetzung → wahrscheinlich Sinuspause.
- Instabile AO-AC-Beziehung und seltsame „große Schläge“ → mögliche AV-Dissoziation.
Wann eskalieren
- Synkope, Brustschmerzen, Dyspnoe oder Präsinkope bei jedem abnormalen Muster.
- Verdacht auf Mobitz II, AV-Dissoziation, anhaltende schnelle Tachykardie oder VHF bei einem neuen Patienten.
- Häufige VES in Sequenzen oder Bigeminie mit Symptomen.
Schlussbemerkungen
- Die SCG ist eine mechanische Linse auf den Rhythmus. Sie eignet sich hervorragend zum Erkennen von Mustern, die man auch am Handgelenk fühlen kann.
- Nutzen Sie die SCG, um eine Arbeitshypothese zu erstellen und den Zeitpunkt für eine EKG-Aufzeichnung oder Überweisung festzulegen.
- Kontext dokumentieren: Symptome, Aktivität, Medikamente und alle Auslöser während der Aufzeichnung.